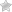Гемосидероз — патология, при которой происходит превышение уровня гемосидерина (гемоглобинового пигмента) в тканях организма.
В связи с разнообразием видов, причин и сложной клиники, исследованием этой болезни занимаются врачи в области пульмонологии, дерматологии, гематологии, иммунологии и других медицинских дисциплин.
Содержание:
Что такое гемосидерин?
Гемосидерин — это бурый пигмент, основная составляющая которого — оксид железа.
Он образуется в биологическом процессе ферментации (распада) гемоглобина и последующего синтеза в сидеробластах (ядросодержащие клетки).
В норме организм каждого человека содержит примерно 4-5 г этого железосодержащего пигмента.
Чрезмерное его скопление может привести к структурным изменениям внутри организма.
Причины его накопления
Патогенез гемосидероза зависит от вида заболевания — общий (по всей поверхности органов) или местный (с образованием очагов).
Этиология общего гемосидероза не до конца изучена, но существует масса гипотез, в том числе следующие:
- наследственность;
- иммунные патологии;
- врожденное нарушение процессов обмена.
Отмечается, что отложение гемосидерина в легких наблюдается у больных с декомпенсированными патологиями сердца.
Кожный гемосидероз может возникать как самостоятельно, так и как следствие каких-либо других патологий.
Вторичная форма заболевания может возникать из-за следующих патологий:
- гематологические болезни (лейкемия, гемолитическая анемия);
- инфекции (сепсис, малярия, сифилис, бруцеллез, тиф);
- заболевания эндокринных желез (сахарный диабет, гипотиреоз);
- сосудистые нарушения (гипертония, хроническая венозная недостаточность);
- дерматиты, экземы, нейродермиты, пиодермии;
- нарушение целостности кожи (травмы, эрозии);
- интоксикация ядохимикатами, металлами;
- резус-конфликт.
Помимо этого, на появление болезни могут оказать влияние следующие факторы:
- переохлаждение;
- хроническая усталость;
- стрессовые ситуации, нервное напряжение;
- передозировка лекарствами (НВПС, диуретики, Парацетамол, Ампициллин).
Разновидности болезни и их симптомы
Гемосидероз классифицируется по этиологическому принципу, месту локализации и степени распространения. Именно от этих факторов зависит клиническая картина заболевания.
В зависимости от этиологии, существует два вида гемосидероза:
- первичный — причины возникновения до конца не изучены;
- вторичный — развивается на фоне некоторых заболеваний и внешних провоцирующих факторов.
В первом случае поражаются кожа и легкие, во втором — зона почек, печени, селезенки, костного мозга, слюнных и потовых желез.
Классификация гемосидероза по месту и степени распространения представлена в этой таблице:
| Тип заболевания | Описание |
| Общий (или генерализованный) | Возникает как следствие интраваскулярного гемолиза (внутрисосудистого разрушения) эритроцитов при системных патологиях. Пигмент накапливается в различных органах (чаще в печени, селезенке и костном мозге), обычно не повреждая ткани. Выраженный симптом – изменение нормального окраса органа на буро-красный цвет. |
| Местный (локальный или очаговый) | Обусловлен экстраваскулярным гемолизом (внесосудистым разрушением) эритроцитов. Может появиться как в полости органов, так и в ограниченных очагах (кровоизлияния или гематомы). Ткани и органы обычно не повреждаются, но возможны нарушения и атрофия функций. |
Разновидности нозологической формы:
| Патология | Разновидности |
| Гемосидероз легких | Эссенциальный легочный. Идиопатический (или бурая индурация легких). |
| Гемосидероз кожи | Болезнь Шамберга. Болезнь Гужеро-Блюма. Старческий гемосидероз. Лихеноидный ангиодерматит. Пурпура Майокки. Охряный дерматит и другие. |
| Гемохроматоз | Заболевание с изменением структуры и функций пораженного органа. |
Легких
Идиопатический легочный гемосидероз характеризуется периодическими кровоизлияниями в альвеолы. При этом клетки крови расщепляются, образуя гемосидерин.
Пигмент атакуется макрофагами альвеол (клетки-киллеры), что провоцирует его отложение в пространствах соединительной ткани. Вследствие чего отмечается уплотнение, а затем замещение органической ткани на соединительную.
Основные симптомы заболевания:
- кашель, сопровождающийся мокротой;
- отхаркивание с кровью;
- дыхательная недостаточность в сочетании с одышкой;
- боли в грудной области;
- бледность;
- изменение цвета кожи, слизистых и оболочек глаз (склер);
- появление синюшности в носогубной зоне;
- общее недомогание, слабость, снижение трудоспособности;
- повышенная температура;
- утрата аппетита;
- учащенное сердцебиение;
- гипотония (пониженное давление);
- увеличение размеров печени и селезенки;
- гипохромная анемия, вплоть до последней степени тяжести.
Бурая индурация легких — тяжелая болезнь, которая диагностируется в редких случаях. Эта патология в большинстве случаев встречается у детей, реже — у людей молодого возраста.
Для этой патологии характерны периоды ремиссий и обострений. В моменты ремиссий клиническая картина проявляется слабо либо исчезает. После каждого обострения интервалы ремиссии сокращаются.
Кожного покрова
Гемосидероз кожи — это патология, обусловленная скоплением железосодержащего пигмента в слоях дермы.
Вот как это выглядит на фото:
Клиническая характеристика — изменение кожного покрова в связи с высыпаниями или пигментными пятнами размером до 3 см.
Общая симптоматика:
- очаги пигментации чаще наблюдаются в области ног (на голени или лодыжках), а также в области предплечий и кистей рук;
- вариации окраса пятен — от кирпичного цвета (при свежих образованиях) до бурых, темных или желтых тонов у давней сыпи;
- может появиться легкий кожный зуд;
- на пораженных участках могут образоваться узелки, патехии (крохотные плоские пятна), лихеноидные папулы (прыщики, шарики) или бляшки.
Данное заболевание чаще диагностируется у мужчин зрелого возраста (30-60 лет).
Обычно наблюдается хроническая форма патологии. При этом состояние больных оценивается как удовлетворительное, поражения органов не отмечается.
Внутренних органов
Гемосидероз с поражением внутренних органов отличается тяжелой формой протекания. Скопление железистого пигмента происходит в гепатоцитах (основные клетки печени).
Печеночный гемосидероз бывает двух видов:
- наследственный первичный (или идиопатический);
- вторичный.
В первом случае это следствие нарушенного обмена, при котором гемосидерофаги ЖКТ захватывают железо. При этом происходит бесконтрольное всасывание и отложение гемосидерина в печени.

При вторичной форме патология обусловлена рядом внешних или внутренних причин. К примеру, интоксикация ядами, цирроз и т. д.
Основные симптомы:
- уплотнение органа с последующим увеличением в размерах;
- болевые ощущения при пальпации;
- появление портальной гипертензии, асцита (признаки цирроза);
- желтушный цвет склеры глаз и кожи;
- увеличение объема селезенки;
- появление пигментных пятен на руках, подмышках, лице;
- при продолжительном течении может отмечаться развитие сахарного диабета;
- при тяжелом поражении отмечается возможность ацидоза или комы.
При лабораторных исследованиях могут выявляться признаки нефротического синдрома, которые указывают на отложение гемосидерина в паренхиме почек.
Клинические проявления при гемосидерозе почек:
- отеки век и нижних конечностей;
- помутнение и снижение количества мочи;
- отвращение к еде;
- болезненность в поясничном отделе;
- чувство недомогания, разбитости;
- диспепсия (нарушение пищеварения).
Эта патология требует немедленного врачебного вмешательства до появления почечной недостаточности, которая может закончиться летальным исходом.
Несколько реже отложения пигмента наблюдается в костном или головном мозге, сердце и т. д. Это происходит, когда макрофаги атакуют геморрагии, окружающие органы.
Очень опасным считается поражение сердца, что нередко заканчивается тяжелыми сердечно-сосудистыми патологиями или смертью.
Методы диагностики
Первоначальный прием у врача-терапевта включает опрос, сбор анамнеза и осмотр пациента на предмет обнаружения признаков болезни.
Диагностика гемосидероза проводится с помощью следующих методов:
| Исследование | Список |
| Лабораторные | Общий и биохимический анализ крови. Десфераловая проба для определения в моче пигмента. Микроскопия и гистология мокроты. Пробы с использованием микропрепарата (ПЦР-тест, окраска по Перлсу, биопсия). |
| Инструментальные | Сцинтиграфия легких. Рентген грудного отдела. Спирометрия. Бронхоскопия. КТ (компьютерная томография). МРТ. |
Как проводится лечение?
Лечение назначается специалистом после установления диагноза и причины возникновения заболевания. Чтобы полностью избавиться от патологии в медицине принято применять комплексный подход.
Таблица лекарственных средств, способных нормализовать обмен гемосидерина и уменьшить его вредное влияние на органы:
| Группы медикаментов | Препараты |
| Иммунодепрессанты | Азатиоприн, Циклофосфан. |
| Кортикостероиды | Мази – бетаметазон или гидрокортизон. |
| Ангиопротекторы | Диосмин, Гесперидин. |
| Антигистаминные | Супрастин, Тавегил. |
| Дезагреганты | Аспирин, Кардиомагнил. |
| Ноотропы | Пирацетам, Мексидол. |
| Витамины | Аскорбиновая кислота, Рутин, Кальций. |
Помимо приема медикаментов, пациенту могут назначить следующие процедуры:
- ПУВА-терапия;
- плазмаферез;
- ингаляции кислородом;
- криопроцедура.
Осложнения и последствия
В большинстве случаев прогноз лечения патологии благоприятный.
Исключение составляют запущенные стадии легочного гемосидероза, который чреват следующими осложнениями:
- инфаркт органа;
- внутренние кровотечения;
- пневмоторакс с фазами рецидивов;
- нарушения правой области сердца;
- легочная гипертензия и развитие «легочного» сердца;
- хроническая форма дыхательной недостаточности.
Меры профилактики
Соблюдение клинических рекомендаций врача позволяет предотвратить развитие этого заболевания.
Правила профилактики гемосидероза:
- Профилактика заболеваний, способных вызвать повышенное разрушение эритроцитов.
- Правильная дозировка препаратов железа при лечении с помощью них.
- Нужно периодически проверяться на наличие сосудистых патологий.
- Следует контролировать вес, уровень холестерина и АД.
- Важно своевременно обращаться к врачу при первых признаках инфекции или кожной патологии.




 Что провоцирует развитие диффузного кардиосклероза?
Что провоцирует развитие диффузного кардиосклероза?  Чем обусловлено развитие синдрома Кавасаки у детей?
Чем обусловлено развитие синдрома Кавасаки у детей?  Что такое серомукоиды и для чего они нужны в крови?
Что такое серомукоиды и для чего они нужны в крови?